Las bacterias se encuentran en todas partes del mundo, desde los desiertos áridos hasta las cavernas húmedas y los bosques oscuros. Pueden adaptarse a muchos entornos y se encuentran en cantidades particularmente altas en y alrededor de muchos animales, incluidos los humanos. La mayoría de estas bacterias son inofensivas, pero hay muchos tipos diferentes y un gran número de cada tipo.
Muchos bacterias se encuentran en lugares como la piel humana y el sistema digestivo humano. Estas bacterias ayudan a mantener la piel suave y flexible, y las bacterias intestinales ayudan a los humanos a digerir sus alimentos. Estos son los bacterias beneficiosas que evolucionó con los humanos y cumple diversas funciones para el cuerpo humano.
¿Qué causan las bacterias nocivas?
Si bien la mayoría de las bacterias no causan ningún problema, algunas son dañinas y pueden causar una variedad de enfermedades infecciosas. Enfermedades bacterianas como la neumonía, solía ser una amenaza grave y, a menudo, causaba la muerte. Además de las enfermedades, las bacterias también pueden causar infecciones de cortes, heridas y en cualquier otra situación en la que las bacterias puedan ingresar al cuerpo a través de una ruptura en la piel.
Infecciones alguna vez fueron un problema grave, y las personas podían perder extremidades o morir. Las enfermedades e infecciones bacterianas se volvieron mucho menos mortales con el descubrimiento del primer antibiótico, la penicilina, en 1928.
¿Cómo se usan los antibióticos?
Los antibióticos empezaron a ser de uso común en la década de 1940. Además de penicilina, se han descubierto muchos otros antibióticos. Tienen el mismo efecto de lucha contra las bacterias que la penicilina, pero funcionan de varias formas.
Hoy en día, los antibióticos se utilizan ampliamente para curar enfermedades e infecciones bacterianas, pero también para prevenir enfermedades en los animales de granja. Su uso en el cuidado de la salud humana y la agricultura ha llevado a las bacterias a desarrollar cepas resistentes de bacterias que causan infecciones resistentes a los antibióticos.
Los antibióticos no son efectivos contra tales bacterias, y cuando las personas y los animales se enferman por cepas de bacterias resistentes, su curación se vuelve cada vez más difícil. Por el momento, algunas bacterias se han vuelto resistentes a algunos antibióticos, pero existen algunas cepas de bacterias resistentes a los antibióticos que no responden al tratamiento con ningún fármaco antimicrobiano.
El tratamiento de enfermedades infecciosas y el control de enfermedades en general se convierte en un problema grave si tales bacterias resistentes a los medicamentos se vuelven comunes.
¿Qué son exactamente los antibióticos?
Los antibióticos son medicamentos que curan las infecciones bacterianas. Actúan impidiendo que las bacterias se multipliquen o matándolas. Algunos antibióticos solo funcionan contra algunos tipos de bacterias, pero antibióticos de amplio espectro prevenir el crecimiento de muchos tipos de bacterias.
Para el desarrollo de nuevos antibióticos, los científicos prueban muchas sustancias diferentes para determinar la capacidad de controlar el crecimiento bacteriano y los efectos secundarios en los seres humanos. Algunas sustancias matan las bacterias, pero su uso no es seguro. El proceso de prueba y aprobación es tan largo que solo unos pocos antibióticos llegan a ser de uso común.
¿Cómo actúan los antibióticos?
Los antibióticos interrumpen una parte del ciclo de vida de las bacterias para que las bacterias mueran y la infección desaparezca. La penicilina y otros antibióticos tempranos atacaron la capacidad de una bacteria para construir y reparar su pared celular. A diferencia de las células humanas que se encuentran dentro del cuerpo, las bacterias deben poder existir en un ambiente abierto y necesitan una pared celular para protegerlas y mantener la célula intacta.
El antibiótico de tipo penicilina bloquea la célula bacteriana para que no una las moléculas para formar su pared. Cuando el pared celular se deteriora, la bacteria explota y muere.
Otros antibióticos que matan a las bacterias atacan la capacidad de las bacterias para producir proteínas en sus ribosomas. Dado que las células necesitan proteínas para funcionar, las bacterias que no pueden producir proteínas no pueden sobrevivir.

•••Dana Chen | Ciencia

•••Dana Chen | Ciencia
•••Dana Chen | Ciencia
Otro tipo de antibiótico previene la las bacterias se reproducen. Las bacterias se multiplican al hacer una copia del ADN en la célula y luego dividirse. Los antibioticos interrumpir el ADN proceso de copia rompiendo las hebras de ADN en pedazos y evitando que la célula haga reparaciones.
Sin una copia de ADN, las bacterias no se pueden dividir, o si se divide, las células hijas no pueden sobrevivir. Con este tipo de antibióticos, los profesionales de la salud han podido curar infecciones y enfermedades bacterianas de forma rápida y sencilla hasta ahora.
¿Qué es la resistencia a los antibióticos?
La resistencia a los antibióticos es el desarrollo de mecanismos bacterianos que derrotan los efectos disruptivos de los antibióticos. Como resultado, los antibióticos que solían curar enfermedades específicas al prevenir el crecimiento de las bacterias asociadas ya no funcionan. Tal resistencia a los medicamentos se vuelve común a medida que cambian más y más bacterias.
Incluso cuando solo unas pocas de las bacterias son resistentes al antibiótico utilizado, las bacterias no resistentes se eliminan mientras que las restantes se multiplican para seguir causando la enfermedad. Cuando esto sucede repetidamente, el bacterias resistentes se vuelven más comunes y ocurren más casos de falla de los antibióticos.
Esta es la situación en la actualidad. Si la tendencia continúa, eventualmente la mayoría de las bacterias serán resistentes y los antibióticos ya no serán efectivos para el control y la prevención de enfermedades.
Por ejemplo, varios tipos de bacterias causan neumonía y el tipo de antibiótico que se descompone hebras de ADN bacteriano para evitar que las bacterias se dividan se utiliza a menudo para controlar y curar la enfermedad. Para las bacterias resistentes a los antibióticos, estos antibióticos ya no pueden romper las cadenas de ADN.
¿Cómo evitan las bacterias que actúen los antibióticos?
Las bacterias han desarrollado estrategias especiales para contrarrestar los efectos de los antibióticos. Algunos células bacterianas han cambiado su pared celular para evitar la entrada del antibiótico. Otros bombean el antibiótico antes de que pueda causar algún daño. Incluso otros atacan y cambian el antibiótico para que deje de funcionar.
Básicamente, las bacterias individuales han intentado todo tipo de estrategias para sobrevivir, y algunas han descubierto que mecanismos como estos funcionan para producirlas. resistente a antibióticos específicos. Las bacterias pueden incorporar varios de estos métodos para atacar antibióticos que funcionan de diferentes maneras.
Algunas bacterias tienen muchos de estos métodos y son resistentes a casi todos los antibióticos.
¿Cómo se propagan las bacterias resistentes?
Una vez que una bacteria ha desarrollado un mecanismo de resistencia, sobrevive al antibiótico mientras que todas las demás bacterias mueren. El proceso de curación de enfermedades con antibióticos da como resultado una presión de selección muy fuerte a favor de la resistencia a los antibióticos. Solo las células resistentes sobreviven. Luego pueden multiplicarse rápidamente y extender la resistencia.
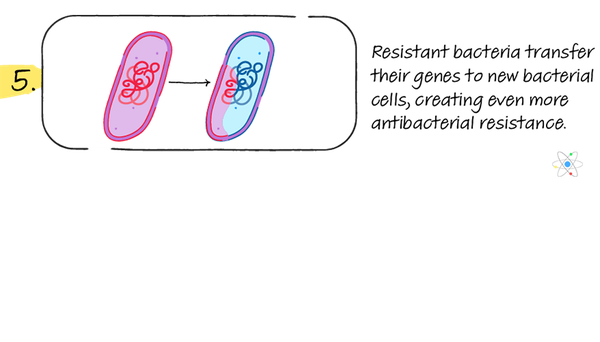
Esto significa que las bacterias resistentes se seleccionan automáticamente para volverse más comunes. Si el paciente o animal enfermo muere o cuando se desechan sus desechos corporales, estas bacterias resistentes se liberan al medio ambiente donde pueden transmitir los genes resistentes a otras bacterias.
¿Cómo desarrollan las bacterias resistencia?
Una forma en que las bacterias pueden desarrollar mecanismos para derrotar a los antibióticos es a través de mutaciones aleatorias. Aunque tal mutación puede tener lugar en una sola célula bacteriana, la fuerte presión de selección permite que la mutación resistente se propague rápidamente. Las bacterias resistentes son las que sobreviven y se multiplican y que luego comparten los nuevos genes resistentes.
Cuando se usa un antibiótico en niveles bajos durante un período prolongado, las bacterias tienen mucho tiempo para mutar y para que una mutación se propague. Cuanto más tiempo se usa un antibiótico en una situación determinada, más posibilidades hay de que se desarrollen mutaciones y resistencia bacteriana.
Qué contribuye a la resistencia a los antibióticos
Si bien las mutaciones genéticas aleatorias son la fuente original de resistencia a los antibióticos, otros factores deben estar presentes y contribuir a convertir la resistencia bacteriana en un problema grave.
Cursos incompletos de tratamiento con antibióticos y uso prolongado de antibióticos puede contribuir al desarrollo de células resistentes. Una vez que una célula bacteriana tiene la mutación resistente, reproducción asexual a través de la división y multiplicación de las células bacterianas puede aumentar la cantidad de bacterias que son resistentes muy rápidamente.
Además de multiplicarse a través de la división celular, las bacterias tienen otro mecanismo para propagar los genes mutantes y resistentes. Transferencia horizontal de genes coloca copias de fragmentos de ADN, posiblemente incluyendo genes resistentes, en nuevas células.
Los fragmentos de ADN en forma de plásmidos pueden existir fuera de las células y pueden ingresar a nuevas células, transfiriendo segmentos de ADN y genes sin reproducirse. Esto significa que los genes resistentes pueden saltar entre especies o tipos de bacterias siempre que estén muy cerca.
Porque un curso de tratamiento con antibióticos básicamente tiene que matar todas las células bacterianas que causan enfermedades para estar seguro que ninguna célula resistente sobreviva, es importante que el tratamiento con antibióticos en humanos siempre se lleve a cabo para terminación.
En la práctica, algunas bacterias que el antibiótico no destruye pueden ser destruidas por el sistema inmunológico natural, pero cuando un ciclo de el tratamiento con antibióticos no se completa, y no se toman todas las dosis, el riesgo de supervivencia de una célula bacteriana resistente aumenta.
Qué tan problemático es el uso de antibióticos a largo plazo
El uso prolongado de antibióticos, por ejemplo en hospitales, puede aumentar la propagación de bacterias resistentes. El uso prolongado crea una etapa permanente para fuertes presión de selección. Cuando un curso normal de tratamiento puede tomar dos semanas durante las cuales se aplica presión de selección y las bacterias pueden mutar, el uso a largo plazo es una oportunidad continua para mutaciones aleatorias.
Una vez que una bacteria ha desarrollado resistencia a los antibióticos, el uso continuo de antibióticos permite que la bacteria se multiplique y desarrolle más mecanismos resistentes. El uso excesivo de antibióticos tiene el mismo efecto.
Siempre que el uso de antibióticos sea frecuente o se extienda durante un período prolongado, aumenta el riesgo de propagar la resistencia a los antibióticos. Esto es especialmente cierto ahora que los genes resistentes se están volviendo más comunes.
El efecto del uso de antibióticos a largo plazo en la agricultura
Un factor importante en el desarrollo y la propagación de la resistencia a los antibióticos es el uso de antibióticos en la agricultura.
Los animales de la manada son muy susceptibles a las enfermedades infecciosas y los granjeros contrarrestan el riesgo alimentando a los animales con niveles bajos de antibióticos para protegerlos. Este uso constante de antibióticos da como resultado las condiciones ideales para el desarrollo y la propagación de genes mutantes resistentes.
Aunque algunos de los antibióticos utilizados en la agricultura no se utilizan en humanos, la transferencia horizontal de genes ha permitido que aparezcan genes agrícolas resistentes en los antibióticos utilizados en tratamientos humanos. A menos que el uso de antibióticos se reduzca drásticamente en todas partes, incluida la agricultura, cada vez más tipos de antibióticos perderán la mayor parte de su eficacia.
¿Por qué es un problema la resistencia a los antibióticos?
Cuando se propaga la resistencia a los antibióticos, los antibióticos actualmente en uso se vuelven menos efectivos. Las cepas bacterianas que causan enfermedades en pacientes específicos pueden tener un grado variable de resistencia a diferentes antibióticos y el tratamiento podría retrasarse hasta que se identifique un antibiótico que funcione.
En el peor de los casos, ninguno de los antibióticos disponibles funciona y el propio paciente sistema inmune es posible que no pueda combatir las bacterias. El paciente se convierte en una fuente de bacterias resistentes a los antibióticos que pueden diseminarse por todo el hospital.
Debido a que los antibióticos funcionan utilizando varios medios diferentes para alterar las funciones bacterianas, la mayoría de las bacterias se desarrollan resistencia a uno de estos mecanismos, pero aún se puede eliminar con otros antibióticos que funcionan de manera diferente.
La aparición de los llamados "super bichos"Es un problema grave porque han desarrollado resistencia a todos los antibióticos conocidos. En esos casos, solo funcionarán los antibióticos completamente nuevos que empleen nuevas estrategias, pero estos nuevos medicamentos no se pueden desarrollar rápidamente.
Por el momento, las bacterias están ganando la carrera al desarrollar resistencia a los antibióticos existentes más rápido de lo que se descubren nuevos. Si continúan las tendencias actuales, no está lejos el momento en que ningún antibiótico funcione contra algunas enfermedades comunes. Las enfermedades que se curan fácilmente hoy en día pueden volverse mortales.
Por qué los nuevos antibióticos no pueden resolver el problema
Los antibióticos atacan la forma en que funcionan las bacterias, como interferir con la construcción de la pared celular o con ADN. Hay un número limitado de formas en que se puede atacar a las bacterias, y cuando los ataques existentes ya no funcionan, se requiere un tipo de antibiótico completamente nuevo que utilice una estrategia completamente nueva.
No existe tal antibiótico en este momento, y los que están en desarrollo no han sido aprobados como seguros o efectivos. Los profesionales de la salud se enfrentan a un futuro en el que los antibióticos solo funcionan en un número limitado de casos.
Por qué necesitamos reducir el uso de antibióticos
Además de desarrollar nuevos fármacos, una estrategia de limitar el uso de antibióticos a los casos en los que realmente se necesitan, podrían ayudar a retrasar el desarrollo de una mayor resistencia bacteriana. A menudo, cuando las infecciones comunes no son graves y el paciente está sano, el sistema inmunológico puede cuidar y neutralizar las bacterias.
En la agricultura, la crianza de animales sanos en un medio ambiente limpio utilizando prácticas de reducción de enfermedades puede minimizar el uso de antibióticos y reducir las oportunidades para la selección y propagación de resistentes bacterias. Los profesionales de la salud y los científicos de investigación están utilizando un enfoque doble. Limitar el uso de antibióticos en general y buscar rápidamente nuevos tipos de antibióticos es la mejor manera de mantener a todos sanos en el futuro.
