Bakterie se vyskytují po celém světě, od suchých pouští po vlhké jeskyně a temné lesy. Mohou se přizpůsobit mnoha prostředím a nacházejí se v obzvláště vysokém počtu u a kolem mnoha zvířat, včetně lidí. Většina z těchto bakterií je neškodná, ale existuje mnoho různých druhů a velké množství každého druhu.
Mnoho bakterie se nacházejí na místech, například na lidské kůži a v zažívacím systému člověka. Tyto bakterie pomáhají udržovat pokožku hladkou a pružnou a střevní bakterie pomáhají lidem trávit jejich jídlo. Tohle jsou prospěšné bakterie které se vyvinuly s lidmi a plní různé funkce pro lidské tělo.
Co způsobují škodlivé bakterie?
Zatímco většina bakterií nezpůsobuje žádné problémy, některé jsou škodlivé a mohou způsobit různé infekční nemoci. Bakteriální onemocnění jako zápal plic býval vážnou hrozbou a často způsoboval smrt. Kromě nemocí mohou bakterie také způsobit infekce řezných poranění, ran a v jakékoli jiné situaci, kdy se bakterie mohou dostat do těla zlomeninou kůže.
Infekce byli vážným problémem a lidé mohli přijít o končetiny nebo zemřít. Bakteriální onemocnění a infekce se staly mnohem méně smrtícími objevem prvního antibiotika, penicilinu, v roce 1928.
Jak se užívají antibiotika?
Antibiotika se začala běžně používat ve 40. letech 20. století. Navíc penicilin, bylo objeveno mnoho dalších antibiotických léků. Mají stejný bakteriální bojový účinek jako penicilin, ale fungují různými způsoby.
Antibiotika se dnes široce používají k léčbě bakteriálních onemocnění a infekcí, ale také k prevenci nemocí hospodářských zvířat. Jejich použití v péči o lidské zdraví a zemědělství vedlo bakterie k vývoji rezistentních kmenů bakterií, které způsobují infekce odolné vůči antibiotikům.
Antibiotika proti těmto bakteriím nejsou účinná, a když lidé a zvířata onemocní kmeny rezistentních bakterií, jejich léčba je stále obtížnější. V tuto chvíli se některé bakterie staly rezistentními na některá antibiotika, ale existuje několik kmenů bakterie rezistentní na antibiotika kteří nereagují na léčbu žádným antimikrobiálním lékem.
Léčba infekčních nemocí a kontrola nemocí obecně se stává vážným problémem, pokud se takové bakterie rezistentní na léky stanou běžnými.
Co přesně jsou antibiotika?
Antibiotika jsou léky, které léčí bakteriální infekce. Fungují tak, že zastavují množení bakterií nebo je zabíjejí. Některá antibiotika fungují pouze proti některým druhům bakterií, ale širokospektrální antibiotika zabránit množení mnoha druhů bakterií.
Při vývoji nových antibiotik vědci testují mnoho různých látek na schopnost řídit růst bakterií a na vedlejší účinky u lidí. Některé látky zabíjejí bakterie, ale jejich použití není bezpečné. Proces testování a schvalování je tak dlouhý, že se do běžného používání dostalo jen několik antibiotik.
Jak fungují antibiotika?
Antibiotika narušují některé části životní cyklus bakterií takže bakterie odumírají a infekce zmizí. Penicilin a další časná antibiotika napadla schopnost bakterie budovat a opravovat ji buněčná stěna. Na rozdíl od lidských buněk v těle musí bakterie existovat v otevřeném prostředí a potřebují buněčnou stěnu, která je chrání a udržuje buňku neporušenou.
Antibiotikum typu penicilinu blokuje bakteriální buňku ve spojování molekul dohromady a tvoří její stěnu. Když buněčná stěna zhoršuje, bakterie praskne a zemře.
Další antibiotika, která ničí bakterie, útočí na schopnost bakterií produkovat v nich bakterie ribozomy. Vzhledem k tomu, že buňky ke svému fungování potřebují bílkoviny, nemohou bakterie, které brání ve vytváření bílkovin, přežít.

•••Dana Chen | Vědění

•••Dana Chen | Vědění
•••Dana Chen | Vědění
Jiný typ antibiotika brání množení bakterií. Bakterie se množí vytvořením kopie DNA v buňce a následným štěpením. Antibiotika narušit DNA proces kopírování rozbitím řetězců DNA na kousky a zabráněním opravě buňky.
Bez kopie DNA se bakterie nemohou štěpit, nebo pokud se štěpí, dceřiné buňky nemohou přežít. Pomocí těchto typů antibiotik byli zdravotničtí pracovníci dosud schopni rychle a snadno vyléčit bakteriální infekce a nemoci.
Co je to antibiotická rezistence?
Antibiotická rezistence je vývoj bakteriálních mechanismů, které potlačují rušivé účinky antibiotik. Výsledkem je, že antibiotika, která se dříve používala k léčbě konkrétních onemocnění tím, že brání růstu přidružených bakterií, již nefungují. Taková rezistence na léky se stává běžnou, jak se mění stále více bakterií.
I když je jen několik bakterií rezistentních vůči použitému antibiotiku, rezistentní bakterie jsou usmrceny, zatímco zbývající bakterie se množí, aby pokračovaly ve vzniku onemocnění. Pokud k tomu dojde opakovaně, rezistentní bakterie stávají se častějšími a dochází k více případům selhání antibiotik.
Taková je situace v současnosti. Pokud bude trend pokračovat, nakonec bude většina bakterií rezistentní a antibiotika již nebudou účinná při kontrole a prevenci nemocí.
Například několik druhů bakterií způsobuje zápal plic a typ antibiotika, které se rozpadá bakteriální řetězce DNA k prevenci štěpení bakterií se často používá ke kontrole a léčbě nemoci. U bakterií rezistentních na antibiotika tato antibiotika již nemohou rozbít řetězce DNA.
Jak bakterie brání působení antibiotik?
Bakterie si vyvinuly speciální strategie, které působí proti účinkům antibiotik. Nějaký bakteriální buňky změnili buněčnou stěnu, aby zabránili vstupu antibiotika. Jiní odčerpávají antibiotikum, než může poškodit. Ještě jiní napadají a mění antibiotikum, takže již nefunguje.
Jednotlivé bakterie v zásadě vyzkoušely všechny druhy strategií, jak přežít, a některé zjistily, že takovéto mechanismy fungují odolný na konkrétní antibiotika. Bakterie mohou zahrnovat několik z těchto metod k cílení na antibiotika, která fungují různými způsoby.
Některé bakterie mají mnoho z těchto metod a jsou rezistentní vůči téměř všem antibiotikům.
Jak se šíří rezistentní bakterie?
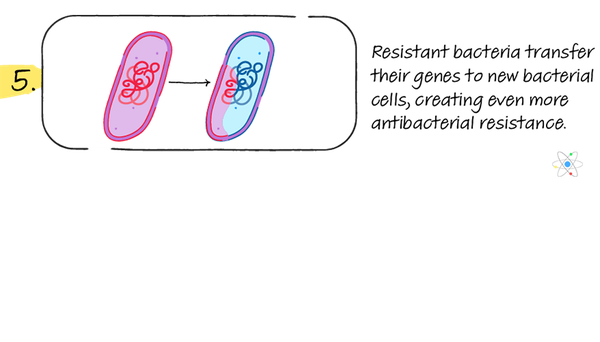
Jakmile si bakterie vyvinula mechanismus rezistence, došlo k ní přežívá antibiotikum zatímco všechny ostatní bakterie umírají. Proces léčby nemoci antibiotiky vede k velmi silnému selekčnímu tlaku ve prospěch rezistence na antibiotika. Přežijí pouze rezistentní buňky. Mohou se pak rychle množit a šířit odpor.
To znamená, že rezistentní bakterie jsou automaticky vybrány, aby se staly běžnějšími. Pokud nemocný pacient nebo zvíře zemře nebo když je jeho tělesný odpad zlikvidován, jsou tyto rezistentní bakterie uvolněny do prostředí, kde mohou šířit rezistentní geny na další bakterie.
Jak si bakterie vytvářejí rezistenci?
Jedním ze způsobů, jak mohou bakterie vyvinout mechanismy, jak porazit antibiotika, je náhodné mutace. Ačkoli taková mutace může probíhat pouze v jedné bakteriální buňce, silný selekční tlak umožňuje rychlé šíření rezistentní mutace. Rezistentní bakterie jsou ty, které přežívají a množí se a které pak sdílejí nové rezistentní geny.
Pokud se antibiotikum dlouhodobě používá v nízkých koncentracích, mají bakterie spoustu času na mutaci a na šíření mutace. Čím déle se antibiotikum v určité situaci používá, tím větší je pravděpodobnost vzniku mutací a vzniku bakteriální rezistence.
Co přispívá k antibiotické rezistenci
Zatímco náhodné genetické mutace jsou původním zdrojem rezistence na antibiotika, musí být přítomny další faktory, které přispívají k tomu, aby se bakteriální rezistence stala vážným problémem.
Neúplné kurzy léčby antibiotiky a dlouhodobé užívání antibiotik může přispět k vývoji rezistentních buněk. Jakmile má bakteriální buňka rezistentní mutaci, rychle nepohlavní reprodukce štěpením a množením bakteriálních buněk se může velmi rychle zvýšit počet bakterií, které jsou rezistentní.
Kromě množení štěpením buněk mají bakterie další mechanismus šíření mutantních a rezistentních genů. Horizontální přenos genů umisťuje kopie fragmentů DNA, případně včetně rezistentních genů, do nových buněk.
Fragmenty DNA ve formě plazmidů mohou existovat mimo buňky a mohou vstoupit do nových buněk a přenášet DNA segmenty a geny bez reprodukce. To znamená, že rezistentní geny mohou skákat mezi druhy nebo bakteriemi, pokud se dostanou do těsné blízkosti.
Protože léčba antibiotiky v zásadě musí pro jistotu zabít každou choroboplodnou bakteriální buňku že žádná rezistentní buňka nepřežije, je důležité, aby se u lidí vždy prováděla antibiotická léčba dokončení.
V praxi mohou být některé bakterie nezabité antibiotikem zabity přirozeným imunitním systémem, ale v průběhu antibiotická léčba není dokončena a nejsou přijaty všechny dávky, riziko přežití rezistentní bakteriální buňky zvyšuje.
Jak dlouhodobé užívání antibiotik je problém
Dlouhodobé užívání antibiotik, například v nemocnicích, může zvýšit šíření rezistentních bakterií. Dlouhodobé užívání vytváří trvalou fázi pro silné selekční tlak. Pokud může běžný průběh léčby trvat dva týdny, během nichž se aplikuje selekční tlak a bakterie mohou mutovat, je dlouhodobé užívání trvalou příležitostí k náhodným mutacím.
Jakmile si bakterie vyvinula rezistenci na antibiotika, pokračující používání antibiotik umožňuje její množení a další vývoj odolné mechanismy. Stejný účinek má nadužívání antibiotik.
Kdykoli je užívání antibiotik časté nebo se šíří po delší dobu, riziko šíření rezistence na antibiotika se zvyšuje. To platí zejména nyní, když jsou rezistentní geny stále běžnější.
Účinek dlouhodobého užívání antibiotik v zemědělství
Hlavním faktorem ve vývoji a šíření rezistence na antibiotika je užívání antibiotika v zemědělství.
Stádová zvířata jsou vysoce náchylná k infekčním chorobám a zemědělci čelí riziku tím, že krmí zvířata nízkou úrovní antibiotik, která je chrání. Toto neustálé používání antibiotik vede k ideálním podmínkám pro vývoj a šíření rezistentních mutantních genů.
Ačkoli některá antibiotika používaná v zemědělství nejsou používána u lidí, horizontální přenos genů umožnil objevení rezistentních zemědělských genů v antibiotikách používaných při léčbě lidí. Pokud nebude používání antibiotik drasticky omezeno všude, včetně zemědělství, ztratí stále více typů antibiotických léků většinu své účinnosti.
Proč je antibiotická rezistence problémem?
Při šíření rezistence na antibiotika se aktuálně užívaná antibiotika stávají méně účinnými. Bakteriální kmeny způsobující onemocnění u konkrétních pacientů mohou mít různou míru rezistence na různá antibiotika a léčba může být odložena, dokud nebude identifikováno fungující antibiotikum.
V nejhorším případě žádné z dostupných antibiotik nefunguje a pacientovo vlastní imunitní systém nemusí být schopen bakterie zahnat. Pacient se stává zdrojem bakterií rezistentních na antibiotika, které se mohou šířit po celé nemocnici.
Protože antibiotika fungují pomocí několika různých způsobů narušení bakteriálních funkcí, většina bakterií se vyvíjí rezistence vůči jednomu z těchto mechanismů, ale stále je možné jej zabít použitím jiných antibiotik, která fungují odlišně.
Vznik tzv.super chyby„je vážným problémem, protože se u nich vyvinula rezistence na všechna známá antibiotika. V takových případech budou fungovat pouze zcela nová antibiotika, která používají nové strategie, ale takové nové léky nelze rychle vyvinout.
V tuto chvíli bakterie vyhrávají závod tím, že si rychle vyvinou rezistenci na stávající antibiotika, než budou objevena nová. Pokud budou současné trendy pokračovat, není doba, kdy žádné antibiotikum nepůsobí proti některým běžným chorobám, daleko. Nemoci, které se dnes snadno vyléčí, mohou být smrtelné.
Proč nová antibiotika nemohou problém vyřešit
Antibiotika napadají způsob, jakým bakterie fungují, například interferují s konstrukcí buněčné stěny nebo s DNA. Existuje omezený počet způsobů, jak lze bakterie napadnout, a když již stávající útoky přestanou fungovat, je zapotřebí zcela nový typ antibiotika, které používá zcela novou strategii.
V současné době takové antibiotikum neexistuje a ty ve vývoji nebyly schváleny jako bezpečné ani účinné. Zdravotničtí pracovníci čelí budoucnosti, kde antibiotika fungují pouze v omezený počet případů.
Proč musíme omezit užívání antibiotik
Kromě vývoje nových léků, strategie omezení používání antibiotik k případům, kdy jsou skutečně potřebné, by mohlo pomoci oddálit další vývoj bakteriální rezistence. Pokud běžné infekce nejsou závažné a pacient je zdravý, často se imunitní systém o bakterie postará a neutralizuje je.
V zemědělství může výchova zdravých zvířat v čistém prostředí za použití postupů snižujících nákazy minimalizovat používání antibiotik a omezit možnosti výběru a šíření rezistentních bakterie. Zdravotničtí pracovníci a vědci využívají přístup se dvěma směry. Nejlepší je omezit používání antibiotik obecně a rychle hledat nové typy antibiotik udržovat všechny zdravé v budoucnu.
